東京からわざわざいらしてくださった先生がおられたのですが、ぜひ東京でもという事で実現いたします。大阪で行った5時間半を2時間に凝集し、さらに新しいネタも加えてお送りいたします。
しかしどうも今回は目が肥えた先生が集まりそうで怖いです。。。
お申し込みは以下のメールアドレス、またはfacebookページからどうぞ。
***
日本酒歯科医師会生涯研修
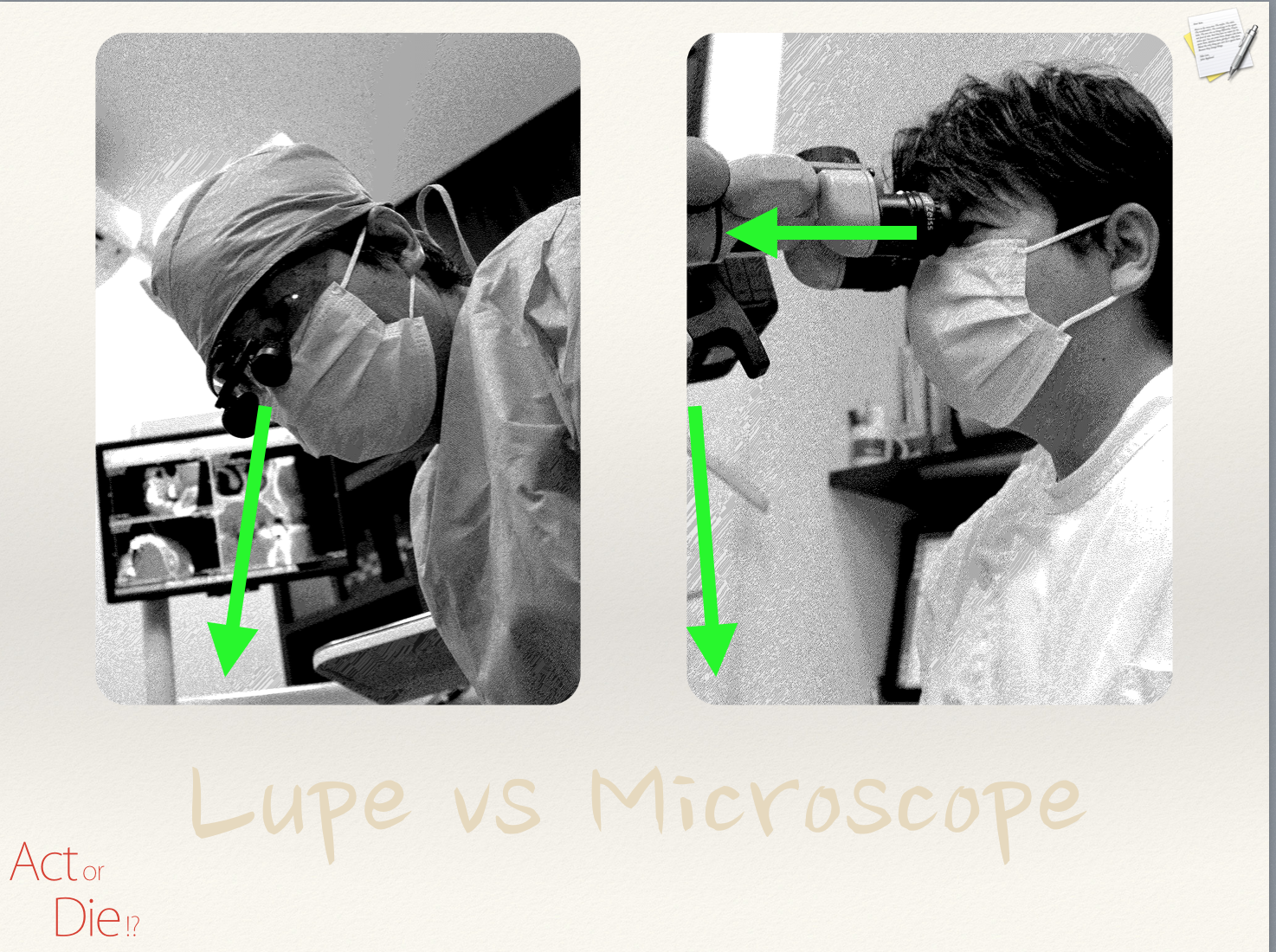
Act or Die !?
in TOKYO
〜 顕微鏡が明らかにした現実に応える 〜
平成26年8月8日(金)18:30~20:30
今年春に大阪で行われた日本臨床口腔外科医会研修会で好評を博した「Act or Die!?」が東京に帰ってきます。
長年顕微鏡を用いた治療に携わり、この分野の第一人者でもある吉田格先生(東京都中央区開業)に、顕微鏡が明らかにした現実を余すところなくお話ししていただきます。
格先生ならではのバリエーションに富んだお話と臨床動画で、あっという間の2時間になる事でしょう。
主 催:PMC
後 援:日本酒歯科医師会
定 員:40名
参加費:3,000円
懇親会:希望者のみ 約5,000円予定
お問い合わせ・お申込先:メールyoshihime@icloud.com宛、またはfacebookページに、講演会及び懇親会の参加についてお知らせください。会費は当日受付にてお支払いただきます。なおキャンセルは必ず3日前までにお知らせいただけますようお願いいたします。
会 場:TKP八重洲カンファレンスセンター1A
東京都中央区京橋1-7-1 戸田ビルディング
03−3562−8522